Как избавиться от закрытых комедонов: полный гайд от диагностики до чистой кожи
Закрытые комедоны лечатся комплексно: ретиноиды и кислоты нормализуют обновление кожи, профессиональные процедуры удаляют существующие элементы, а коррекция ухода предотвращает рецидивы. Результат требует 8-12 недель системной работы — зато он стойкий.
Краткое содержание:
- Что такое закрытые комедоны и почему они не проходят сами?
- Почему появляются закрытые комедоны, если я тщательно ухаживаю за кожей?
- От распаривания до ретиноидов: как изменилось лечение комедонов за 20 лет?
- С чего начать лечение закрытых комедонов в домашних условиях?
- Взгляд с другой стороны: достаточно ли домашнего ухода для избавления от комедонов?
- Какие процедуры у косметолога эффективны против закрытых комедонов?
- Ретиноиды при комедонах: как выбрать между ретинолом, адапаленом и третиноином?
- Кислоты для эксфолиации: какую выбрать для кожи с комедонами?
- Какие ошибки в лечении комедонов совершают чаще всего?
- Почему комедоны появляются именно на лбу, щеках или подбородке?
- Как построить комплексный план лечения комедонов?
- Как совместить лечение комедонов с антивозрастным уходом?
- Главное о лечении закрытых комедонов: что запомнить?
Знакомая история: вы умываетесь дважды в день, тщательно снимаете макияж, покупаете дорогие сыворотки — а кожа всё равно напоминает тёрку. Мелкие бугорки на лбу и щеках не воспаляются, не краснеют, но и не проходят. Тональный крем ложится неровно, при боковом освещении лицо выглядит «рыхлым». Эти невидимые враги — закрытые комедоны. И справиться с ними одним лишь очищением невозможно.
Проблема комедонов особенно актуальна для женщин после 35 лет. Кожа уже не обновляется с юношеской скоростью, гормональный фон начинает меняться, а привычный уход перестаёт работать. Хорошая новость: современная косметология знает, как вернуть коже гладкость. Плохая — быстрых решений не существует. Зато существуют правильные.
Что такое закрытые комедоны и почему они не проходят сами?
Закрытый комедон — это сальная пробка, запечатанная тонким слоем кожи. У неё нет выхода наружу, поэтому она не может «выйти» самостоятельно без растворения или экстракции.
Представьте водопроводную трубу, которую забило. Если засор у самой поверхности — его можно пробить вантузом. А если пробка глубоко внутри, да ещё и закрыта крышкой? Вантуз бесполезен. Нужен химический растворитель или сантехник с профессиональным инструментом. Закрытый комедон — именно такой «глубокий засор». Пробка из кожного сала и ороговевших клеток формируется внутри волосяного фолликула, а сверху её запечатывает тонкий слой эпидермиса.
Механизм образования комедона связан с нарушением процесса кератинизации — естественного обновления клеток кожи. В норме старые клетки (корнеоциты) отшелушиваются и освобождают путь кожному салу. При гиперкератозе фолликула клетки слипаются между собой, образуя плотную пробку. Сальные железы продолжают работать, секрет накапливается под этой «крышкой», растягивая стенки фолликула. Так формируется бугорок, который вы видите на коже.
Открытый комедон (чёрная точка) отличается тем, что имеет выход на поверхность. Тёмный цвет — результат окисления себума при контакте с воздухом, а не грязь, как многие думают. Закрытый комедон такого выхода лишён. Он светлый или телесного цвета, плотный на ощупь и абсолютно «глухой» к попыткам выдавливания.
Как выглядят закрытые комедоны и как отличить их от милиумов?
Закрытые комедоны — мелкие бугорки телесного или белёсого цвета размером 1-2 мм, заметные при боковом освещении. Милиумы плотнее, белее и располагаются более поверхностно, часто вокруг глаз.
На первый взгляд комедоны и милиумы похожи: и те, и другие выглядят как белёсые «зёрнышки» под кожей. Но природа у них разная, а значит, и подход к лечению отличается кардинально. Комедон — это пробка в сальной железе, милиум — кистозное образование, заполненное кератином. Комедон мягкий, милиум твёрдый, как маленькая жемчужина. Комедоны группируются на лбу, носу, подбородке и щеках. Милиумы предпочитают зону вокруг глаз, скулы, иногда веки.
Почему это различие критично? Комедоны поддаются лечению кислотами и ретиноидами — активы растворяют пробку изнутри. Милиумы на такую терапию не реагируют: кератиновую капсулу нужно вскрывать механически, иглой или лазером. Если вы месяцами мажете милиумы салициловой кислотой и не видите результата — проблема не в кислоте. Проблема в диагнозе.
Ещё одна ловушка — спутать комедоны с фолликулярным кератозом («гусиной кожей»). Это наследственное состояние, при котором мелкие бугорки появляются на плечах, бёдрах, иногда на щеках. Фолликулярный кератоз требует другого подхода: увлажнения, мягких кислот и терпения. Агрессивное лечение «как от прыщей» только усугубит картину.
Почему комедоны называют «бомбой замедленного действия» для кожи?
Каждый закрытый комедон — потенциальный воспалительный элемент. При попадании бактерий в анаэробную среду пробки развивается папула или пустула, а травматичное выдавливание приводит к постакне.
Внутри закрытого комедона — идеальные условия для бактерии Cutibacterium acnes (ранее известной как Propionibacterium acnes). Тепло, влажно, нет кислорода, много питательного себума. Бактерии размножаются, иммунная система реагирует воспалением. Безобидный бугорок превращается в красную болезненную папулу, а затем в гнойничок — пустулу.
Для женщин после 35 эта цепочка особенно неприятна. Регенерация кожи замедлена: если в 20 лет прыщик проходил за пару дней без следа, то в 40 воспалительный элемент может оставить пигментное пятно на месяцы. Или того хуже — атрофический рубец. Постакне в зрелом возрасте корректируется сложнее и дольше. Выбирая игнорировать комедоны, вы рискуете получить проблему посерьёзнее.
Согласно данным Американской академии дерматологии (AAD), комедональная форма акне при отсутствии лечения в 40% случаев прогрессирует в воспалительную. Это не страшилка — это статистика. Раннее вмешательство предотвращает осложнения.
Почему появляются закрытые комедоны, если я тщательно ухаживаю за кожей?
Комедоны формируются не из-за «грязи», а из-за нарушения процесса отшелушивания внутри фолликула. Клетки слипаются и блокируют выход себума — даже при идеальном очищении поверхности.
Это, пожалуй, главное заблуждение: «У меня комедоны, значит, я плохо умываюсь». Нет. Очищение работает на поверхности эпидермиса, а проблема — глубже, внутри волосяного фолликула. Вы можете умываться трижды в день дорогим средством — десквамация (естественное отшелушивание) внутри фолликула от этого не нормализуется.
Причины нарушения кератинизации разнообразны: генетика, гормоны, неправильно подобранная косметика, приём определённых лекарств, климат и даже стресс. У женщин 35-55 лет на первый план часто выходят гормональные изменения и накопительный эффект от комедогенной косметики. Кожа, которая никогда не знала проблем, внезапно покрывается бугорками. И это не внезапность — это накопленный дисбаланс, который наконец стал виден.
Совет эксперта косметологического центра Вирсавия: «Многие пациентки приходят с уверенностью, что комедоны — от недостаточного очищения, и начинают умываться агрессивнее. Пенки с высоким pH, спиртовые тоники, скрабы каждый день. Результат обратный: барьер повреждён, кожа обезвожена, сальные железы работают ещё активнее. Парадокс: чем агрессивнее очищение, тем больше комедонов.»
Какую роль играют гормоны в образовании комедонов после 35 лет?
После 35 лет колебания эстрогена и прогестерона в перименопаузе могут усиливать чувствительность сальных желёз к андрогенам. Это провоцирует комедоны даже у тех, кто никогда не страдал акне.
Гормональная перестройка начинается задолго до менопаузы. Уже после 35 уровень эстрогена начинает снижаться, а относительное влияние андрогенов — расти. Сальные железы имеют рецепторы к андрогенам; при их активации выработка себума увеличивается. Больше себума — выше риск закупорки.
Характерный признак гормонозависимых комедонов — их локализация в нижней трети лица (подбородок, линия челюсти) и усиление высыпаний во второй фазе менструального цикла. Если вы замечаете, что за неделю до менструации кожа становится хуже — это не совпадение. Это гормоны.
Отдельная история — синдром поликистозных яичников (СПКЯ), при котором уровень андрогенов повышен хронически. Комедоны и акне в этом случае — лишь видимая часть проблемы. Если к высыпаниям добавляются нерегулярный цикл, избыточный рост волос на лице и теле, сложности с весом — есть смысл обратиться к гинекологу-эндокринологу.
Может ли неправильно подобранный уход вызвать комедоны?
Да — комедогенные ингредиенты в кремах, слишком плотные текстуры и недостаточная эксфолиация создают идеальные условия для закупорки фолликулов. Даже на изначально беспроблемной коже.
Комедогенность — способность ингредиента провоцировать образование комедонов. Шкала от 0 до 5, где 0 — не комедогенно, 5 — высокий риск. Проблема в том, что реакция индивидуальна: кокосовое масло с индексом 4 у одной женщины не вызовет ничего, а у другой спровоцирует россыпь комедонов за неделю.
Потенциально комедогенные компоненты: изопропилмиристат, ланолин, некоторые силиконы в высокой концентрации, масло зародышей пшеницы, масло какао. Это не значит, что их нужно избегать всем. Но если комедоны появились после смены ухода — проанализируйте составы.
Ещё одна ловушка — богатые anti-age кремы. Женщины 40+ логично выбирают насыщенные текстуры с маслами и пептидами. Но для кожи, склонной к себорее в Т-зоне, такой крем — приговор. Выбирая питание для сухих участков, вы рискуете получить комедоны на жирных. Компромисс: разные средства для разных зон (техника мультимаскинга) или лёгкие формулы с активными, но некомедогенными компонентами.
Влияет ли питание и образ жизни на появление комедонов?
Исследования подтверждают связь между высокогликемическими продуктами, молочными продуктами и усилением комедогенеза. Диета не является единственной причиной и не заменяет топическое лечение, но может быть значимым фактором.
Долгое время связь питания и акне считалась мифом. Сегодня позиция науки изменилась. Мета-анализ 2020 года, опубликованный в Journal of the American Academy of Dermatology, показал: диета с высоким гликемическим индексом (сладости, белый хлеб, картофель) связана с повышенным риском акне у взрослых. Механизм — инсулиноподобный фактор роста (IGF-1), который стимулирует сальные железы и усиливает кератинизацию.
С молочными продуктами история сложнее. Связь обнаружена, но не для всех видов молочки и не у всех людей. Обезжиренное молоко ассоциируется с акне сильнее, чем жирное — возможно, из-за гормонов роста и добавок. Ферментированные продукты (йогурт, кефир) влияют меньше.
Стресс — ещё один научно подтверждённый триггер. Кортизол, гормон стресса, усиливает работу сальных желёз и нарушает барьерную функцию кожи. Недосып даёт тот же эффект: исследование в журнале Sleep показало, что даже одна бессонная ночь повышает уровень кортизола на 37%.
Что делать? Радикальные диеты не нужны. Попробуйте на 4-6 недель ограничить сладкое и молоко, понаблюдайте за кожей. Если эффекта нет — причина не в питании. Если есть — вы нашли свой триггер.
От распаривания до ретиноидов: как изменилось лечение комедонов за 20 лет?
Если раньше комедоны «выпаривали» и выдавливали механически, то современный подход основан на регуляции клеточного обновления. Это менее травматично и даёт стойкий результат без рубцов.
Ещё 15-20 лет назад стандартная процедура выглядела так: распаривание над ванночкой с ромашкой, агрессивная механическая чистка, спиртовой тоник «для дезинфекции», подсушивающая болтушка на ночь. Результат? Временное улучшение, затем — возврат комедонов с новой силой, нередко с присоединением воспаления и повреждённым барьером.
Проблема была в самом подходе: боролись с симптомом (закупоренной порой), игнорируя причину (нарушенную кератинизацию). Это как вычерпывать воду из лодки, не заделав пробоину.
Переломный момент — массовое внедрение ретиноидов в дерматологическую практику. Третиноин был открыт ещё в 1960-х, но широкое применение получил позже. Учёные обнаружили: ретиноиды воздействуют на сам механизм комедогенеза, нормализуя деление и отшелушивание клеток внутри фолликула. Не «вычерпывание воды», а «заделка пробоины».
Параллельно развивались химические пилинги. Салициловая кислота, известная с XIX века, получила новое применение: её липофильность позволяла проникать в сальную пробку и растворять её изнутри. Гликолевая кислота стала работать на поверхности, ускоряя обновление эпидермиса.
Почему скрабы и распаривание больше не считаются эффективными?
Скрабы работают только на поверхности и не проникают внутрь фолликула. Распаривание временно расширяет устья, но не влияет на причину закупорки — слипшиеся кератиноциты.
Механическая эксфолиация скрабом — это полировка верхнего слоя эпидермиса. Полезно для гладкости? Да. Влияет на комедон, сидящий глубоко в поре? Нет. Абразивные частицы (измельчённые косточки, сахар, соль) физически не способны проникнуть в волосяной фолликул. Они лишь травмируют окружающую кожу, создавая микроповреждения.
Компромисс скрабов: выбирая механическое отшелушивание ради мгновенной гладкости, вы жертвуете целостностью защитного барьера. Микротравмы становятся входными воротами для бактерий. Если на коже есть воспалительные элементы, скраб «разнесёт» инфекцию по лицу. Вот почему при акне и комедонах скрабы противопоказаны.
Распаривание — ещё один атавизм. Да, тепло временно расширяет устья фолликулов. Но пробка от этого не растворяется: она по-прежнему плотно «сидит» внутри. После процедуры устья сужаются, комедон остаётся на месте. Бонусом — расширенные капилляры, обезвоживание, у обладательниц розацеа — обострение.
Как ретиноиды изменили стандарты лечения комедонального акне?
Ретиноиды — единственный класс препаратов, воздействующий на все звенья комедогенеза. Они нормализуют кератинизацию, уменьшают сцепление корнеоцитов и регулируют себопродукцию.
Международные гайдлайны (AAD, European Dermatology Forum) называют топические ретиноиды «золотым стандартом» лечения комедональной формы акне. Не «одним из вариантов» — золотым стандартом. Это редкое единодушие в мире, где по любому вопросу можно найти противоположные мнения.
Как это работает? Ретиноиды связываются с ядерными рецепторами клеток кожи и меняют экспрессию генов. Звучит сложно, на практике — просто: клетки начинают делиться и отшелушиваться «по правилам». Нормализуется десквамация внутри фолликула, пробки растворяются, новые не образуются. Параллельно ретиноиды уменьшают активность сальных желёз и обладают противовоспалительным эффектом.
Эволюция ретиноидов шла от агрессивных рецептурных форм к более мягким космецевтическим. Третиноин (Ретин-А) — мощный, но с выраженным раздражающим потенциалом. Адапален — синтетический ретиноид, менее раздражающий при сохранении эффективности (одобрен FDA для безрецептурного применения в низких концентрациях). Ретинол — «пролекарство», которое в коже превращается в ретиноевую кислоту; работает мягче, подходит для домашнего использования.
С чего начать лечение закрытых комедонов в домашних условиях?
Начните с введения одного кератолитика — салициловой кислоты 2% или ретинола 0,3% — в вечерний уход. Сохраняйте мягкое очищение и обязательную защиту SPF днём.
Главный принцип: один новый актив за раз. Желание «навалиться» сразу несколькими средствами понятно — хочется быстрого результата. Но кожа так не работает. При одновременном введении кислот, ретинола и ещё пары активов вы получите раздражение, не поймёте, что помогло (или навредило), и разочаруетесь в лечении.
Домашний уход отличается от профессионального концентрациями и глубиной воздействия. Салициловая кислота в домашнем тонике — 0,5-2%. В профессиональном пилинге — 15-30%. Ретинол в сыворотке — 0,2-1%. Третиноин, назначаемый дерматологом, — 0,025-0,1%. Домашние средства работают медленнее, но безопаснее. Это марафон, не спринт.
Реалистичные ожидания для женщины 40+: первые улучшения текстуры через 4-6 недель, заметное сокращение комедонов через 8-12 недель, стабильный результат через 4-6 месяцев. Терпение — часть лечения.
Какие средства действительно работают против закрытых комедонов?
Доказанной эффективностью обладают ретиноиды (ретинол, адапален), салициловая кислота, азелаиновая кислота и бензоилпероксид. Каждый — с разным механизмом и уровнем агрессивности.
Ретиноиды — база лечения, нормализуют кератинизацию изнутри. Обратная сторона: период адаптации с шелушением и сухостью, фотосенсибилизация, несовместимость с беременностью.
Салициловая кислота (BHA) — липофильная, растворяется в жире и проникает в сальную пробку. Хороша для комбинированной и жирной кожи. Компромисс: при частом использовании может пересушивать, на сухой коже вызывает стянутость.
Азелаиновая кислота — мягкий кератолитик с противовоспалительным и осветляющим эффектом. Идеальна для чувствительной кожи и при розацеа в анамнезе. Работает медленнее ретиноидов, зато без агрессии.
Бензоилпероксид — антибактериальный агент, который параллельно обладает кератолитическим действием. Актуален, если к комедонам присоединяются воспалительные элементы. Ограничение: сильно сушит, отбеливает ткани (осторожно с полотенцами и наволочками).
Ниацинамид — не кератолитик, но полезное дополнение. Регулирует работу сальных желёз, укрепляет барьер, снижает воспаление. Совместим практически со всеми активами.
Как правильно использовать салициловую кислоту при комедонах?
Салициловая кислота 1-2% применяется ежедневно или через день, наносится на сухую кожу после очищения, перед увлажнением. Её липофильность позволяет проникать в сальную пробку и растворять её изнутри.
BHA (бета-гидроксикислота) — единственная кислота, которая работает внутри поры, а не только на поверхности. Молекула растворяется в жире, поэтому легко преодолевает липидную «преграду» себума и добирается до пробки. AHA (гликолевая, молочная) — гидрофильны, то есть растворяются в воде. Они отшелушивают поверхность эпидермиса, но глубоко в пору не проникают.
Оптимальная концентрация для домашнего использования — 1-2%. Ниже — эффект слабый, выше — риск раздражения. Форматы разные: тоник, сыворотка, лосьон. Тоник удобен для ежедневного применения, сыворотка — для точечного нанесения на проблемные зоны.
Техника нанесения: очистите лицо, дайте коже высохнуть (влажная кожа усиливает пенетрацию и раздражение). Нанесите кислотное средство, подождите 1-2 минуты, затем увлажняющий крем. Утром — обязательно SPF: любые кислоты повышают фоточувствительность.
Совет эксперта косметологического центра Вирсавия: «Салициловая кислота — не экспресс-средство. Не ждите, что комедоны исчезнут за неделю. Первые 2-3 недели может показаться, что стало хуже: скрытые микрокомедоны выходят на поверхность. Это нормальный процесс, не повод бросать лечение. Стабильное улучшение — через 6-8 недель.»
Как ввести ретинол в уход и не получить «ретиноидный ад»?
Начинайте с концентрации 0,2-0,3% два раза в неделю, постепенно увеличивая частоту до ежедневной. Адаптация занимает 4-6 недель, в течение которых шелушение и сухость нормальны.
«Ретиноидный дерматит» — неприятный, но частый побочный эффект: сухость, шелушение, покраснение, иногда жжение. Возникает при слишком агрессивном старте. Избежать его можно методом титрования: начинаем с минимума и постепенно повышаем.
Первая неделя: ретинол 0,2-0,3% один раз. Вторая неделя: дважды. Третья: трижды. И так до ежедневного применения, если кожа позволяет. При появлении выраженного раздражения — шаг назад: уменьшаем частоту, возвращаемся к комфортному режиму.
«Сэндвич-метод» помогает чувствительной коже: увлажняющий крем → ретинол → ещё слой увлажняющего крема. Так создаётся «буфер», снижающий агрессивность ретиноида. Эффективность несколько уменьшается, зато переносимость выше. Когда кожа адаптируется — переходите к стандартному нанесению.
Формы ретинола различаются по силе. Ретинол — «пролекарство», в коже проходит два превращения до активной ретиноевой кислоты. Ретинальдегид — одно превращение, работает быстрее. Ретиноевая кислота (третиноин) — активная форма, максимальный эффект и максимальное раздражение. Для старта выбирайте ретинол или ретинальдегид; третиноин — по назначению дерматолога.
Можно ли сочетать кислоты и ретинол в одном уходе?
Можно, но не в одно применение и не на старте. Опытные пользователи разносят их по дням или используют кислоты утром, ретинол вечером. Новичкам разумнее выбрать что-то одно.
Сочетание эффективно: кислоты отшелушивают поверхность, облегчая проникновение ретиноида; ретиноид нормализует кератинизацию глубже. Два механизма, синергия. Но оба актива — потенциально раздражающие. Наложение даёт двойную нагрузку на барьер.
Безопасные схемы для адаптированной кожи: кислотный тоник утром, ретинол вечером (разные части суток, барьер успевает восстановиться). Или чередование по дням: понедельник — кислота, вторник — ретинол, среда — отдых с увлажнением. Или фазы: 2 недели фокус на кислотах, 2 недели — на ретиноле.
Признаки того, что вы перестарались: стянутость, которая не проходит после увлажнения; жжение при нанесении привычных средств; покраснение, не связанное с воспалительными элементами; «восковая» текстура кожи. Это сигналы повреждённого барьера. Пауза на 5-7 дней, только мягкое очищение и восстанавливающий уход (церамиды, пантенол, сквалан).
Какой должна быть последовательность нанесения средств?
Базовая схема: мягкое очищение → тоник/эссенция без спирта → активное средство (кислота или ретиноид) → увлажняющий крем → SPF (утром).
Логика последовательности — от самой лёгкой текстуры к самой плотной, от самого активного к самому инертному. Очищение убирает загрязнения и готовит кожу. Тоник восстанавливает pH и добавляет первый слой увлажнения. Активное средство — «рабочая лошадка», наносится на чистую кожу для максимального проникновения. Увлажняющий крем «запечатывает» и поддерживает гидратацию. SPF — финальный щит от ультрафиолета (обязателен при использовании любых кислот и ретиноидов).
Утренняя рутина при комедонах: мягкий гель или пенка для умывания, тоник с ниацинамидом или гиалуроновой кислотой, лёгкая некомедогенная эмульсия, солнцезащитный крем SPF 30-50. Если используете салициловую кислоту утром — она идёт после тоника, перед увлажнением.
Вечерняя рутина: двойное очищение (гидрофильное масло/бальзам, затем водное средство), тоник, ретинол или кислота (не вместе!), увлажняющий крем. В ночное время кожа восстанавливается — самое время для активов.
Частые ошибки: нанесение ретинола на влажную кожу (усиливает раздражение), использование спиртовых тоников (повреждают барьер), пропуск увлажнения после кислот («они же и так отшелушивают»), игнорирование SPF («зимой солнца нет»).
Взгляд с другой стороны: достаточно ли домашнего ухода для избавления от комедонов?
Честный ответ — не всегда. При множественных или глубоких комедонах, а также при давности проблемы более года, домашний уход работает слишком медленно или недостаточно глубоко.
Аргумент «против» исключительно домашнего подхода весомый. Концентрации активов в косметике ограничены законодательно и соображениями безопасности. Салициловая кислота 2% — не то же, что профессиональный пилинг 20%. Ретинол 1% — не третиноин 0,05%. Домашние средства работают на профилактику и лёгкую коррекцию. При выраженной картине — десятки комедонов, глубокие «подкожники», резистентность к стандартному уходу — их недостаточно.
Для женщин 40+ есть дополнительный фактор: регенерация кожи замедлена. Если в 25 лет новый крем показывает результат за месяц, в 45 тот же результат может потребовать трёх месяцев. Домашнее лечение комедонов растягивается на полгода и дольше. Не все готовы ждать.
Когда одного домашнего ухода точно мало: комедоны покрывают большую площадь (лоб + щёки + подбородок), проблема существует более года, при домашнем уходе 3 месяца без улучшений, комедоны крупные и глубокие, есть воспалительные элементы параллельно.
Но. Домашний уход всё равно необходим — как поддержка между процедурами и как профилактика после курса лечения. Профессиональная чистка убирает существующие комедоны, но не влияет на причину их образования. Без правильного домашнего ухода они вернутся через месяц. Это не «или-или» — это «и».
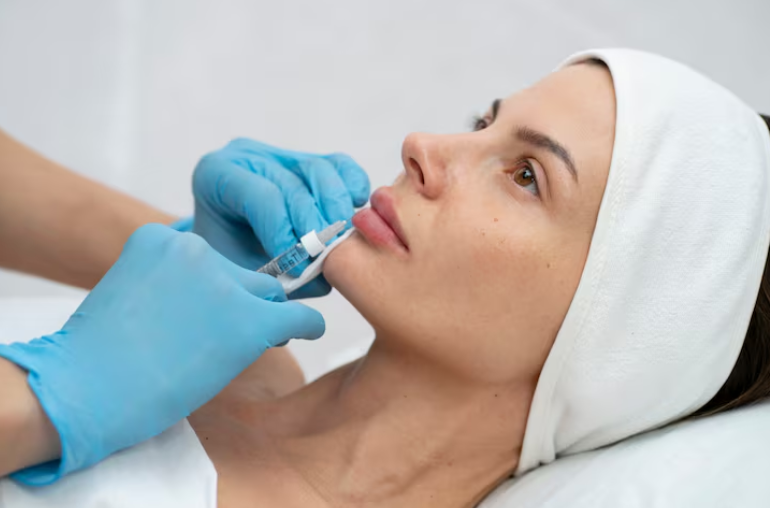
Какие процедуры у косметолога эффективны против закрытых комедонов?
Наиболее эффективны атравматичная чистка для удаления существующих элементов, химические пилинги для профилактики новых и аппаратные методики для нормализации работы сальных желёз.
Профессиональные процедуры делятся на три категории: экстракция (удаление того, что уже есть), эксфолиация (предотвращение новых) и регуляция (воздействие на причину). Идеальный план включает все три, в правильной последовательности.
Выбор процедуры зависит от нескольких факторов: количество и глубина комедонов, наличие воспалительных элементов, чувствительность кожи, допустимое время на восстановление. Женщинам 35-55, которые не могут позволить себе неделю покраснений, важен баланс эффективности и социальной реабилитации.
Компромисс профессиональных процедур: выбирая глубокое воздействие ради быстрого результата, вы жертвуете временем на восстановление. Мягкие методики — минимум простоя, но курс растягивается.
Чем атравматичная чистка отличается от обычной механической?
Атравматичная чистка предполагает предварительное размягчение комедонов ферментами и кислотами. Это позволяет удалять их с минимальным давлением — без синяков, отёков и риска рубцевания.
Классическая механическая чистка «по старинке» — это распаривание и выдавливание ложкой Уно. Больно, травматично, следы остаются на несколько дней. После процедуры — красное отёчное лицо, которое приходится прятать.
Атравматичная (комбинированная) чистка работает иначе. Первый этап — ферментный пилинг или маска с кислотами, которые размягчают сальные пробки. Второй этап — ультразвуковой скрабер, который «выбивает» размягчённое содержимое ультразвуковой волной. Третий этап — точечная мануальная экстракция только тех элементов, которые не поддались аппарату. Давление минимально, травматизация — тоже.
Ощущения во время процедуры: лёгкое покалывание от кислот, вибрация от ультразвука, кратковременный дискомфорт при точечной экстракции. После — небольшое покраснение, которое проходит за несколько часов. К вечеру можно выходить на мероприятие (без макияжа в первые сутки).
Компромисс атравматичной чистки: деликатное воздействие означает, что глубокие, «старые» комедоны могут не выйти с первого раза. Понадобится 2-3 процедуры с интервалом в 3-4 недели.
Какой пилинг лучше всего работает при закрытых комедонах?
При комедонах наиболее эффективны салициловый пилинг (липофильный, работает в порах) и ретиноевый «жёлтый» пилинг (глубокая нормализация кератинизации). Выбор зависит от выраженности проблемы и типа кожи.
Салициловый пилинг (15-30%, pH 2-3) — логичное продолжение домашних BHA-средств. Механизм тот же, но глубже. Кислота проникает в устья фолликулов, растворяет пробки, обеззараживает. Подходит для жирной и комбинированной кожи, при склонности к воспалениям. Реабилитация — 2-3 дня лёгкого шелушения.
Ретиноевый (жёлтый) пилинг — мощнее. Воздействует не столько на поверхность, сколько на процесс кератинизации в целом. Эффект накопительный: каждая процедура «перепрограммирует» клеточное обновление. Реабилитация дольше — до 7 дней выраженного шелушения, кожа «сходит пластами». Зато результат — на месяцы.
Гликолевый пилинг (AHA) — альтернатива для сухой и нормальной кожи. Работает преимущественно на поверхности, хорош для выравнивания текстуры и борьбы с пигментацией. Но при выраженных комедонах — не первый выбор: недостаточно проникает в поры.
Пилинг Джесснера — комбинация салициловой, молочной кислоты и резорцина. «Средний» вариант по глубине, подходит для жирной кожи с комедонами и постакне одновременно.
Совет эксперта косметологического центра Вирсавия: «Перед курсом пилингов мы всегда готовим кожу домашним уходом с кислотами минимум 2 недели. Это не прихоть, а необходимость: кожа привыкает к кислотной среде, равномерно отшелушивается, процедура проходит без осложнений. Если пропустить подготовку — риск пигментации и неравномерного воздействия.»
Что такое HydraFacial и помогает ли он от комедонов?
HydraFacial — аппаратная процедура вакуумной гидроэксфолиации. Одновременно очищает, отшелушивает и насыщает кожу сыворотками. При комедонах работает как поддерживающая процедура, но не заменяет курс пилингов или ретиноидов.
Процедура состоит из нескольких этапов: пилинг мягкими кислотами, вакуумная экстракция (насадка буквально «высасывает» содержимое пор), насыщение кожи индивидуально подобранными сыворотками. Безболезненно, приятно, сразу виден результат — сияющая, увлажнённая кожа.
Реалистичные ожидания: HydraFacial убирает поверхностные загрязнения, размягчённые комедоны, излишки себума. Глубокие закрытые комедоны — нет, вакуум до них не добирается. Процедура идеальна для регулярной поддержки (раз в месяц), для подготовки кожи к мероприятию, для сочетания с другими методиками. Как монотерапия при выраженных комедонах — малоэффективна.
Компромисс HydraFacial: выбирая комфорт и отсутствие реабилитации, вы жертвуете глубиной воздействия. Это процедура «полировки», а не «капитального ремонта».
Можно ли удалить комедоны лазером?
Лазерные методики (фракционные, Nd:YAG) не удаляют комедоны напрямую. Они воздействуют на сальные железы и стимулируют обновление кожи, что уменьшает комедонообразование в долгосрочной перспективе.
Распространённое заблуждение: «лазер испарит комедоны». Нет, так это не работает. Лазер — инструмент ремоделирования, а не экстракции. Фракционный лазер (Fraxel, CO2) создаёт микрозоны повреждения, запуская процесс регенерации. Кожа обновляется, рельеф выравнивается, текстура улучшается. Но существующие комедоны нужно удалять отдельно — чисткой или пилингом.
Nd:YAG-лазер способен воздействовать на сальные железы, уменьшая их активность. Это влияет на себорею и снижает образование новых комедонов. Но курс длительный (8-12 процедур), а показания — тяжёлые, резистентные к другим методам формы акне.
Лазер актуален в двух сценариях: первый — резистентное комедональное акне, которое не поддаётся стандартному лечению; второй — параллельная коррекция постакне (рубцов, пигментации) и профилактика новых высыпаний. Для обычных закрытых комедонов — избыточно.
Сколько процедур нужно, чтобы избавиться от комедонов?
Для видимого результата обычно требуется 4-6 процедур чистки или пилинга с интервалом 2-4 недели. Плюс поддерживающие сеансы каждые 1-2 месяца для профилактики рецидивов.
Одна чистка — это не «вылечить», это «расчистить». Она убирает то, что накопилось сейчас. Но микрокомедоны (невидимые глазу) остаются в коже и через 3-4 недели становятся видимыми. Следующая чистка убирает их — и так до стабилизации.
Курс пилингов работает на другом уровне: каждая процедура «перенастраивает» процесс десквамации. С каждым сеансом новых комедонов образуется меньше. После 4-6 пилингов кожа выходит на плато — рецидивы редки, текстура ровная.
Поддерживающий режим зависит от индивидуальных особенностей. Кому-то достаточно чистки раз в 2 месяца и домашнего ухода. Кому-то — пилинг раз в месяц. Гормональнозависимые комедоны могут возвращаться цикл за циклом — здесь профилактика постоянная.
Признаки, что пора перейти к поддержке: новые комедоны почти не появляются, кожа гладкая при боковом освещении, тональное средство ложится ровно. Обычно этот момент наступает через 3-6 месяцев активного лечения.
Ретиноиды при комедонах: как выбрать между ретинолом, адапаленом и третиноином?
Ретинол — мягкий старт для домашнего ухода. Адапален — рецептурный вариант с меньшим раздражением. Третиноин — самый мощный, но и самый агрессивный. Выбор зависит от тяжести комедонов и толерантности кожи.
Все три — производные витамина А, но с разной «скоростью» и «силой» действия. Ретинол в коже проходит два ферментативных превращения: ретинол → ретинальдегид → ретиноевая кислота. Каждое превращение — «потеря» части молекул. Эффективность ниже, зато раздражение минимально. Адапален — синтетический ретиноид, который связывается с теми же рецепторами, что ретиноевая кислота, но имеет иную структуру. Работает избирательно, раздражает меньше третиноина. Третиноин (ретиноевая кислота) — активная форма, не требует превращений. Максимальный эффект и максимальная агрессия.
| Параметр | Ретинол | Адапален | Третиноин |
|---|---|---|---|
| Доступность | Безрецептурно | По рецепту* | По рецепту |
| Раздражающий потенциал | Низкий-средний | Средний | Высокий |
| Скорость результата | 8-12 недель | 6-8 недель | 4-8 недель |
| Подходит для старта | Да | Да | С осторожностью |
*Адапален в низкой концентрации (0,1%) в некоторых странах доступен без рецепта.
Как понять, что нужен переход на более сильную форму? Вы используете ретинол 1% ежедневно более 3 месяцев без существенного улучшения. Шелушения и сухости нет — кожа полностью адаптировалась. Комедоны сохраняются или уменьшаются слишком медленно. Это сигнал: пора на консультацию к дерматологу для назначения рецептурного ретиноида.
С какой концентрации ретинола начинать при комедонах?
Оптимальный старт — 0,2-0,3% ретинола в стабильной форме (ретинальдегид или инкапсулированный ретинол). Постепенное повышение до 0,5-1% в течение 2-3 месяцев.
Высокая концентрация на старте — классическая ошибка. Логика понятна: чем больше, тем эффективнее. На практике — ретиноидный дерматит, повреждённый барьер, вынужденный перерыв. Результат: потеря времени и денег.
Формы ретинола различаются по стабильности и проникающей способности. «Чистый» ретинол нестабилен, окисляется на воздухе и свету. Инкапсулированный ретинол защищён оболочкой, которая растворяется в коже — постепенное высвобождение, меньше раздражения. Ретинальдегид (retinal) — на ступень ближе к активной форме, работает быстрее ретинола, но мягче третиноина. Эфиры ретинола (ретинилпальмитат, ретинилацетат) — самые мягкие, но и самые слабые; для комедонов малоэффективны.
Конкретные рекомендации по форматам: сыворотка — для точечного нанесения или всего лица, быстрое проникновение; крем — дополнительное увлажнение, подходит для сухой кожи; масло — для очень сухой кожи, но может быть комедогенным — выбирайте осторожно.
Как долго ждать результата от ретиноидов?
Первые улучшения текстуры заметны через 6-8 недель. Значительное сокращение комедонов — через 12 недель. Полный эффект развивается к 6 месяцам постоянного использования.
Почему так долго? Клеточный цикл кожи — 28 дней у молодых, до 40-50 дней после 40 лет. Ретиноиды ускоряют обновление, но не мгновенно. Сначала активируются рецепторы, запускаются биохимические каскады, меняется экспрессия генов. Затем новые, «правильно запрограммированные» клетки постепенно поднимаются к поверхности, вытесняя старые. Процесс небыстрый.
Феномен «первичного ухудшения» (ретинизация, purging) — частое явление в первые 2-6 недель. Скрытые микрокомедоны, сидевшие глубоко в фолликулах, ускоренно выходят на поверхность. Кажется, что комедонов стало больше. На самом деле — они были, просто вы их не видели. Ретиноид «выгоняет» их наружу. Это признак того, что средство работает.
Как отличить ретинизацию от ухудшения из-за неподходящего средства? Ретинизация: высыпания появляются там, где уже были комедоны; элементы проходят быстрее обычного; через 4-6 недель становится лучше. Неподходящее средство: высыпания в новых местах; элементы воспаляются и не проходят; со временем хуже, а не лучше.
Кислоты для эксфолиации: какую выбрать для кожи с комедонами?
При закрытых комедонах приоритет — салициловая кислота (BHA): она растворяется в жире и работает внутри пор. AHA (гликолевая, миндальная) — вспомогательный инструмент для поверхностного обновления.
Эксфолианты делятся на BHA (бета-гидроксикислоты), AHA (альфа-гидроксикислоты) и PHA (полигидроксикислоты). Ключевое различие — растворимость. BHA (салициловая кислота) липофильна, AHA и PHA — гидрофильны. Для работы с комедонами важна способность проникать сквозь себум — а значит, BHA имеет преимущество.
Для зрелой кожи с комедонами привлекательна идея «и эксфолиация, и anti-age одним средством». AHA (особенно гликолевая) стимулируют синтез коллагена и работают с пигментацией. Компромисс: сочетание BHA для пор и AHA для общего обновления, но в разное время суток или разные дни.
Чем салициловая кислота лучше гликолевой при комедонах?
Салициловая кислота липофильна — она проникает сквозь кожное сало в фолликул и растворяет пробку изнутри. Гликолевая кислота гидрофильна и работает преимущественно на поверхности, не достигая глубины комедона.
Молекула салициловой кислоты «любит» жир. Встречая себум в устье фолликула, она легко в нём растворяется и проникает вглубь. Там кислота разрывает связи между слипшимися корнеоцитами, пробка теряет плотность, содержимое выходит наружу. Параллельно салицилка обладает антибактериальным и противовоспалительным действием — бонус при склонности к воспалениям.
Гликолевая кислота — самая маленькая молекула среди AHA, проникает глубже остальных. Но её «предел» — эпидермис. До устья фолликула она добирается, внутрь — нет. Гликолевая отшелушивает поверхность, делая кожу гладкой и сияющей. Для комедонов, сидящих глубоко, этого недостаточно.
Когда гликолевая кислота уместна при комедонах: параллельная работа с пигментацией (постакне, фотостарение); комбинированный подход (салицилка + гликолевая, но не одновременно); преобладание поверхностных, а не глубоких комедонов; сухая кожа, которая не переносит BHA.
Как часто можно использовать кислотные средства?
Кислотные тоники и сыворотки низкой концентрации (до 2% BHA, до 10% AHA) можно использовать ежедневно при хорошей переносимости. Более концентрированные пилинги — 1-2 раза в неделю.
Частота зависит от двух факторов: концентрации кислоты и толерантности вашей кожи. Мягкий тоник с 1% салициловой кислоты — ежедневно, без проблем. Пилинг-маска с 15% гликолевой — раз в неделю максимум. Начинайте с минимальной частоты и наращивайте постепенно, отслеживая реакцию.
Признаки переэксфолиации — сигналы, что вы перестарались. Стянутость, которая не проходит после нанесения крема. Нетипичный блеск: кожа как будто «отполирована» и слегка прозрачная. Жжение от привычных, ранее нейтральных средств. Покраснение, не связанное с воспалительными элементами. Повышенная чувствительность к температуре (холод, тепло).
Что делать при переэксфолиации: полная пауза от всех активов минимум на 5-7 дней. Уход — только мягкое очищение (гидрофильное масло + нежное молочко), восстанавливающий крем с церамидами, пантенолом, сквaланом, обязательно SPF. После восстановления барьера возвращайтесь к кислотам в более щадящем режиме.
Какие ошибки в лечении комедонов совершают чаще всего?
Топ ошибок: выдавливание руками (травма + инфекция), пересушивание кожи агрессивными средствами (ответная гиперсеборея), нетерпение и смена средств каждые 2 недели (нет времени на эффект).
Эти ошибки связаны между собой порочным кругом. Комедоны раздражают → хочется их убрать немедленно → выдавливание, агрессивные средства → травма, пересушивание → барьер повреждён, сальные железы работают активнее → больше комедонов → ещё больше желание «всё убрать». Разорвать круг можно только осознанным, системным подходом.
Почему нельзя выдавливать закрытые комедоны самостоятельно?
Закрытый комедон не имеет выхода на поверхность. При давлении его содержимое прорывается вглубь и в стороны, вызывая воспаление. Микротравмы от ногтей инфицируются и оставляют рубцы.
Анатомия закрытого комедона: пробка внутри фолликула, сверху — тонкий, но целый слой эпидермиса. Выхода нет. Когда вы давите, создаёте давление во всех направлениях. Путь наименьшего сопротивления — не вверх (там «крышка»), а вбок и вниз. Содержимое комедона разрывает стенку фолликула и выходит в окружающую ткань. Иммунная система реагирует воспалением: папула, пустула, а потом — рубец.
Профессиональная экстракция отличается принципиально. Косметолог сначала размягчает комедон (ферменты, кислоты, распаривание по показаниям). Затем создаёт микропрокол стерильной иглой Видаля — буквально «открывает дверь» для содержимого. После этого — мягкое давление ложкой Уно, и пробка выходит наверх, а не вглубь. Стерильность, инструменты, подготовка — вот что отличает процедуру от домашнего «сеанса самоистязания».
Что делать, если уже выдавили и началось воспаление? Точечный антисептик (хлоргексидин), подсушивающее средство с бензоилпероксидом или салициловой кислотой, не трогать руками. Если воспаление нарастает — к врачу.
Помогают ли поросуживающие средства от комедонов?
Нет. «Поросуживающие» средства создают временный визуальный эффект за счёт стягивания верхнего слоя кожи, но не влияют на причину комедонов и не уменьшают реальный размер пор.
Сама концепция «сужения пор» — маркетинговый ход. Размер пор определяется генетикой, активностью сальных желёз и эластичностью окружающей ткани. Ни одно топическое средство не способно изменить генетику или физически «сжать» пору.
Что делают «поросуживающие» тоники и маски: создают плёнку на поверхности кожи (часто с полимерами), которая временно стягивает эпидермис. Визуально поры кажутся меньше — на несколько часов, до первого умывания. На комедон, сидящий внутри фолликула, это не влияет никак.
Что реально уменьшает видимость пор: чистые поры (без комедонов) выглядят меньше; увлажнённая кожа более упругая, поры менее заметны; ретиноиды повышают эластичность кожи — длительный эффект; AHA-кислоты выравнивают текстуру. Всё это — побочные эффекты правильного ухода, а не «поросуживающих» средств.
Правда ли, что жирную кожу с комедонами не нужно увлажнять?
Это опасный миф. Обезвоженная кожа компенсаторно усиливает выработку себума, а нарушенный барьер хуже противостоит воспалению. Увлажнение необходимо — важно выбрать лёгкую некомедогенную текстуру.
Жирность и увлажнённость — разные параметры. Жирность — количество себума на поверхности. Увлажнённость — содержание воды в эпидермисе. Жирная кожа может быть обезвоженной: много жира, мало воды. Такое состояние возникает при агрессивном очищении, пересушивании, недостаточном увлажнении.
Механизм компенсаторной гиперсебореи: кожа «чувствует» нехватку влаги и пытается компенсировать… единственным доступным способом — выработкой ещё большего количества себума. Парадокс: чем сильнее вы сушите кожу, тем она жирнее становится. Замкнутый круг.
Безопасные увлажняющие компоненты для кожи с комедонами: гиалуроновая кислота (притягивает воду в эпидермис), ниацинамид (укрепляет барьер, регулирует себум), сквалан (лёгкий эмолент, некомедогенен), церамиды (восстанавливают липидный барьер). Текстуры: гель, лёгкая эмульсия, флюид. Избегать: плотных кремов с минеральным маслом, маслами какао и кокоса, ланолином.
Почему комедоны появляются именно на лбу, щеках или подбородке?
Локализация комедонов часто указывает на причину. Лоб и нос — избыток себума и неправильное очищение. Щёки — комедогенность косметики или контакт с телефоном. Подбородок и челюсть — гормональный дисбаланс.
«Карта лица» (face mapping) — популярная концепция, связывающая зоны высыпаний с внутренними органами. Большая часть этой «карты» — эзотерика без научной базы. Но некоторые закономерности действительно существуют и имеют физиологическое объяснение.
Т-зона (лоб, нос, подбородок) — максимальная концентрация сальных желёз. Здесь кожа от природы жирнее, комедоны образуются чаще. Это не «проблема с печенью», это анатомия. У-зона (щёки) — менее жирная область, но комедоны здесь часто связаны с внешними факторами: телефон, прижатый к щеке (бактерии, трение); комедогенные румяна или тональный крем; привычка подпирать лицо рукой.
Нижняя треть лица (подбородок, линия челюсти) — зона, чувствительная к андрогенам. Здесь локализуются гормонозависимые высыпания, в том числе у женщин в перименопаузе. Если комедоны и воспаления упорно возвращаются именно сюда — есть смысл проверить гормональный профиль.
Как лечить комедоны на лбу и в Т-зоне?
Комедоны в Т-зоне связаны с повышенной активностью сальных желёз. Требуется регулярная эксфолиация BHA-кислотами, матирующий уход и исключение окклюзивных текстур в этой области.
Т-зона — «фабрика» себума. Здесь больше всего сальных желёз на квадратный сантиметр. При себорее и склонности к комедонам эта зона страдает первой. Стратегия: контроль себопродукции + регулярное растворение пробок + профилактика новых.
Техника «мультимаскинга» (зональный уход) — находка для комбинированной кожи. На Т-зону — матирующий увлажняющий гель с ниацинамидом. На сухие участки (скулы, щёки) — питательный крем. Маски — аналогично: очищающая с глиной на лоб и нос, увлажняющая на щёки.
При лечении комедонов на лбу учитывайте влияние волос и головных уборов. Масла и силиконы из укладочных средств переносятся на кожу, закупоривая поры. Чёлка создаёт «парниковый эффект». Решение: закалывайте волосы на ночь, выбирайте некомедогенные стайлинговые продукты, регулярно стирайте головные уборы и очищайте аксессуары для волос.
О чём говорят комедоны на подбородке и челюсти у женщин после 35?
Комедоны в нижней трети лица у женщин часто связаны с андрогенной активностью — колебаниями гормонов во второй фазе цикла, перименопаузой или синдромом поликистозных яичников.
Зона подбородка и челюсти особенно чувствительна к андрогенам. Здесь рецепторы сальных желёз реагируют на тестостерон и его метаболиты сильнее, чем в других областях лица. Поэтому гормональные колебания отражаются именно здесь.
Дополнительные симптомы, которые должны насторожить: усиление высыпаний за 7-10 дней до менструации; нерегулярный цикл; избыточный рост волос на лице (над верхней губой, на подбородке); выпадение волос по мужскому типу (залысины у висков); сложности с весом, особенно отложения в области талии. Совокупность этих признаков — повод обратиться к гинекологу-эндокринологу.
Топическое лечение при гормонозависимых комедонах работает медленнее и менее стабильно. Ретиноиды и кислоты помогут, но без коррекции гормонального фона возможны рецидивы с каждым циклом. Системный подход: обследование у эндокринолога + местное лечение + (при необходимости) гормональная коррекция.
Что делать с комедонами на спине и в зоне декольте?
Комедоны на теле лечатся теми же активами — салициловая кислота, ретиноиды — но в более высоких концентрациях. Кожа тела толще и менее чувствительна. Важно также исключить механическое раздражение от одежды.
Спина и зона декольте — области с высокой концентрацией сальных желёз, вторые после лица. Комедоны здесь не редкость, особенно у людей с жирной кожей и склонностью к себорее.
Адаптация ухода для тела: BHA-гель для душа или лосьон после душа с салициловой кислотой 2-3%; ретиноловый крем для тела 1% (можно использовать для лица, если кожа лица уже адаптирована); еженедельное отшелушивание мочалкой с мягким пилингом.
Роль одежды и образа жизни: синтетические ткани (полиэстер, нейлон) не пропускают воздух, создавая «парниковый эффект» — пот, тепло, размножение бактерий. Решение: натуральные ткани (хлопок, лён) или спортивная одежда с влагоотводящими свойствами. После тренировки — душ сразу, не сидите в мокрой одежде. Тесная одежда (бретельки рюкзака, лямки бюстгальтера) создаёт трение и давление — акне механика.
Зона декольте требует особой осторожности: кожа тоньше, чем на спине, склонна к пигментации и фотостарению. Концентрации активов — как для лица, не выше. SPF — обязательно, декольте «собирает» солнце.
Как построить комплексный план лечения комедонов?
Эффективный план включает три уровня: устранение причин (гормоны, триггеры, комедогенность косметики), удаление существующих комедонов (процедуры), профилактика новых (домашний уход с кератолитиками).
Ошибка большинства — лечить только симптом. Вы делаете чистку, комедоны уходят. Но причина (гиперкератоз, гормоны, неправильный уход) остаётся. Через месяц — всё возвращается. Деньги потрачены, результата нет.
Комплексный план выглядит как пирамида. Основание — коррекция образа жизни и ухода: исключить комедогенную косметику, наладить режим очищения, при необходимости — обследование у эндокринолога. Средний уровень — курс профессиональных процедур: чистки и/или пилинги для удаления накопившегося. Вершина — поддерживающий домашний уход с ретиноидами или кислотами для профилактики.
Реалистичный таймлайн. Месяц 1: диагностика, коррекция домашнего ухода, начало введения активов (кислота или ретинол). Месяцы 2-3: курс профессиональных процедур (4-6 сеансов), продолжение домашнего ухода, адаптация к активам. Месяцы 4-6: поддерживающий режим процедур (раз в 1-2 месяца), полноценный домашний уход с активами, оценка результата. После 6 месяцев: стабилизация, редкие поддерживающие процедуры, постоянный домашний уход.
Нужна ли консультация дерматолога или достаточно косметолога?
Косметолог справится с неосложнённой комедональной формой. Дерматолог необходим при воспалительных элементах, неэффективности 3-месячного лечения, подозрении на гормональные нарушения, необходимости рецептурных препаратов.
Косметолог-эстетист работает с эстетическими проблемами: чистки, пилинги, аппаратные процедуры, подбор домашнего ухода. Его компетенции достаточно для лёгкой и средней степени комедональной формы — когда нет выраженного воспаления, системные препараты не нужны.
Дерматолог — врач, который может назначать рецептурные препараты (третиноин, адапален, изотретиноин), проводить дифференциальную диагностику (исключить розацеа, периоральный дерматит, фолликулит), направить на гормональное обследование. Обращение к дерматологу оправдано, когда: комедоны сочетаются с воспалительными элементами (папулы, пустулы, узлы); домашний уход и процедуры 3 месяца не дают эффекта; есть признаки гормонального дисбаланса; комедоны появились резко и обильно (нужно исключить медикаментозные причины).
Идеальный сценарий — работа в связке. Дерматолог ставит диагноз, исключает системные причины, при необходимости назначает препараты. Косметолог ведёт процедурное сопровождение. Вы — выполняете рекомендации. Триумвират эффективнее, чем одиночные усилия.
Как поддерживать результат и не допустить возвращения комедонов?
Поддерживающий уход включает постоянное использование ретиноида или кислоты (можно в меньшей концентрации), регулярное очищение некомедогенными средствами и профилактические процедуры раз в 1-2 месяца.
Комедоны — не разовая проблема, а хроническая склонность. Если ваша кожа склонна к гиперкератозу фолликулов и повышенной себорее, она останется такой и после лечения. Разница — в контроле. Правильный уход держит процесс под контролем, неправильный — даёт ему волю.
Минимальный поддерживающий протокол. Утро: мягкое очищение, увлажнение, SPF. Вечер: двойное очищение, ретинол или BHA-тоник (можно чередовать по дням), увлажнение. Еженедельно: глиняная маска для Т-зоны. Ежемесячно: профессиональная чистка или поддерживающий пилинг (при необходимости). Это не сложно и не долго — 5 минут утром, 10 минут вечером.
Адаптация к сезону: зимой, в отопительный сезон — усиленное увлажнение, можно временно снизить частоту кислот; летом — обязательный высокий SPF, можно перейти с ретинола на азелаиновую кислоту (менее фотосенсибилизирующую). Признаки начинающегося рецидива: текстура «погрубела», при боковом освещении видны мелкие бугорки, тональный крем стал хуже ложиться. Это сигнал усилить уход или записаться на процедуру, не дожидаясь полномасштабного возврата.
Как совместить лечение комедонов с антивозрастным уходом?
Ретиноиды — точка пересечения: они одновременно лечат комедоны и стимулируют синтез коллагена. Добавьте антиоксиданты утром, пептиды в «свободные» от кислот вечера — и вы получите anti-age эффект без компромиссов.
Женщины 35-55 лет часто сталкиваются с дилеммой: с одной стороны — комедоны и жирность, с другой — морщины и потеря упругости. Кажется, что нужно выбирать: или лечить акне, или бороться со старением. На самом деле — нет.
Ретиноиды — универсальный актив. Механизм один, эффектов несколько: нормализация кератинизации (прощайте, комедоны), стимуляция коллагена (привет, упругость), ускорение обновления (ровный тон, меньше пигментации). Один продукт — множество задач. Вот почему дерматологи называют ретиноиды «рабочей лошадкой» anti-age.
Как не перегрузить кожу активами? Принцип приоритезации. Вечерний слот — для «главного» актива: ретинол или кислота. Утренний — для антиоксидантов (витамин С, ниацинамид, ресвератрол), которые защищают и усиливают anti-age эффект. Пептиды, факторы роста — в «свободные» вечера (когда отдых от ретинола) или утром под крем.
Синергия ингредиентов. Витамин С утром + ретинол вечером: C защищает от свободных радикалов, ретинол стимулирует обновление — вместе они работают на осветление и упругость. Ниацинамид + ретинол: ниацинамид успокаивает раздражение от ретинола, оба регулируют себум — отличная комбинация для кожи с комедонами. Гиалуроновая кислота везде: увлажнение не мешает ни одному активу, только усиливает их работу.
Совет эксперта косметологического центра Вирсавия: «Здоровая кожа без комедонов уже выглядит моложе. Ровная текстура отражает свет равномерно — лицо сияет. Поры не зияют — рельеф гладкий. Воспалений нет — тон ровный. Решая проблему комедонов правильными активами, вы параллельно решаете половину anti-age задач. Не нужно выбирать — нужно грамотно сочетать.»
Главное о лечении закрытых комедонов: что запомнить?
Закрытые комедоны требуют системного подхода: кератолитики (ретиноиды, кислоты) для нормализации обновления кожи, профессиональные процедуры для удаления существующих элементов и терпение — минимум 8-12 недель до видимого результата.
Пять главных правил. Первое: комедоны — это нарушение кератинизации внутри фолликула, а не «грязь» на поверхности; очищение важно, но не достаточно. Второе: ретиноиды — золотой стандарт лечения, салициловая кислота — мощная поддержка; выберите один актив и дайте ему время. Третье: одна чистка не «вылечит» — нужен курс процедур плюс домашний уход для закрепления. Четвёртое: не выдавливайте — повреждения от самостоятельной экстракции хуже, чем сами комедоны. Пятое: терпение — часть лечения; кожа обновляется циклами, результат виден не сразу.
Чего точно не делать: не скрабить абразивами (травма барьера), не сушить спиртовыми тониками (компенсаторная гиперсеборея), не менять средства каждые две недели (не даёте им работать), не игнорировать SPF при использовании кислот и ретиноидов (пигментация), не ждать чуда за неделю (это физически невозможно).
Первый шаг: проанализируйте свой текущий уход на комедогенность. Уберите потенциально проблемные продукты. Введите один кератолитик — салициловую кислоту 2% или ретинол 0,3%. Наблюдайте 6-8 недель. Если улучшений нет — консультация специалиста.
Когда пора записаться на консультацию к специалисту?
Консультация нужна, если комедонов много и они появляются постоянно, домашний уход не даёт результата 2-3 месяца, есть воспалительные элементы и риск рубцевания, или вы не уверены в диагнозе.
Самолечение уместно при лёгкой степени: единичные комедоны, нет воспалений, проблема появилась недавно. Во всех остальных случаях консультация — не трата денег, а инвестиция в эффективность. Специалист видит то, что вы не видите. Поставит правильный диагноз (а вдруг это не комедоны?). Подберёт процедуры под вашу кожу. Назначит препараты, которые без рецепта не купить. Сэкономит месяцы неэффективных экспериментов.
Как подготовиться к визиту: придите без макияжа (или снимите его в клинике), вспомните историю проблемы (когда началось, что пробовали), принесите список текущего ухода (или сфотографируйте баночки), будьте готовы к вопросам о цикле, здоровье, питании.
На консультации произойдёт следующее: осмотр при хорошем освещении (иногда с лупой или дерматоскопом), сбор анамнеза (история проблемы, сопутствующие факторы), постановка диагноза (комедональное акне, его степень, возможные причины), составление плана (процедуры, домашний уход, при необходимости — обследования и препараты). Длится 20-40 минут. После — ясность вместо догадок.