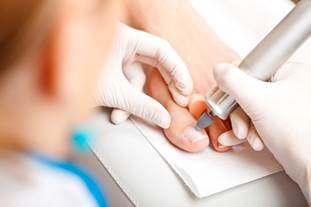
Что такое плазмотерапия: процедура для лечения рубцов и контурная пластика
Что такое плазмотерапия и почему её называют «лечением собственной кровью»
Плазмотерапия — это инъекционная медицинская процедура. Из вены пациентки берут кровь, помещают в центрифугу, отделяют обогащённую тромбоцитами плазму и вводят её обратно — в проблемные зоны кожи. Никаких синтетических препаратов, никаких чужеродных белков. Материал полностью ваш. Отсюда и термин «аутологичная плазма» — от греческого autos, «сам».
Краткое содержание:
- От коллагеновых инъекций до PRP: как менялись методы лечения рубцов и контурной пластики за последние 20 лет
- Как именно плазмотерапия лечит рубцы — и при каких типах шрамов она реально помогает
- Что такое контурная пластика плазмогелем и чем она отличается от обычных филлеров
- Как проходит процедура плазмотерапии от первой консультации до финального результата
- PRP в одиночку или в команде — когда плазмотерапию нужно комбинировать с другими процедурами
- Взгляд с другой стороны: самый сильный аргумент против плазмотерапии — отсутствие единого стандарта
- Кому нельзя делать плазмотерапию — полный список противопоказаний и возможных побочных эффектов
- Сколько стоит курс плазмотерапии и от чего зависит цена
- Как выбрать клинику и врача для плазмотерапии, чтобы получить реальный результат
- Плазмотерапия рубцов и контурная пластика плазмогелем — итоговая сравнительная таблица с альтернативами
- Частые вопросы о плазмотерапии, которые пациентки стесняются задать врачу
- Что говорит доказательная медицина — какие исследования подтверждают эффективность PRP для кожи
- Пошаговый чек-лист: как подготовиться к первой процедуре плазмотерапии и не пожалеть о решении
- Главное, что нужно запомнить о плазмотерапии — резюме для принятия решения
Суть проста: в обычной крови тромбоцитов — определённая концентрация. В PRP (Platelet-Rich Plasma) — в 3–8 раз больше. Это значит, что в зону инъекции приходит «десант» из клеток-ремонтников, каждая из которых несёт внутри себя гранулы с факторами роста — молекулярными сигналами, запускающими восстановление тканей.
Процедура относится к регенеративной медицине. Не к «салонному уходу», не к «спа». Это медицинская технология, и выполнять её имеет право только врач с соответствующим образованием и лицензией.
Какие факторы роста содержит PRP и что именно они делают с кожей
Когда тромбоциты активируются (а это происходит при контакте с повреждённой тканью), они выбрасывают содержимое своих альфа-гранул. Внутри — целый «ремонтный набор».
PDGF, тромбоцитарный фактор роста, работает как диспетчер: привлекает фибробласты к месту повреждения. TGF-β, трансформирующий фактор роста, командует этим фибробластам производить коллаген. VEGF отвечает за неоколлагеногенез и строительство новых кровеносных сосудов — неоангиогенез. EGF ускоряет деление клеток эпидермиса, FGF стимулирует рост фибробластов, а IGF работает как общий «усилитель» регенерации кожи.
Если перевести на бытовой язык, каждый фактор роста — это отдельная бригада на стройке. Одна бригада тянет коммуникации (сосуды), другая заливает фундамент (коллагеновый каркас), третья кладёт стены (клеточная пролиферация). PRP собирает все бригады в одном месте и одновременно.
Именно этот многокомпонентный механизм отличает тромбоцитарную плазму от, скажем, мезотерапии с одним-двумя пептидами. Вы получаете не один сигнал, а целый «оркестр» регенеративных команд.
Чем PRP отличается от PRF, iPRF и плазмолифтинга — это одно и то же или разные процедуры
Путаница в терминах — бич этой области. Давайте расставим точки.
PRP (Platelet-Rich Plasma) — жидкая плазма, полученная с антикоагулянтом в пробирке. Центрифугирование длится 5–15 минут. Результат — концентрат тромбоцитов, который можно набрать в шприц и ввести. Это «классика» метода.
PRF (Platelet-Rich Fibrin) — плазма, полученная без антикоагулянта. Кровь начинает сворачиваться прямо в пробирке, образуя фибриновую матрицу — своего рода «губку», в которой тромбоциты «застревают» и высвобождают факторы роста медленнее, но дольше. Протокол разработал французский хирург Жозеф Шукрун изначально для стоматологии.
iPRF (injectable PRF) — инъекционная форма PRF. Центрифугирование идёт на пониженных оборотах, и фибриновый сгусток не успевает полностью сформироваться — получается жидкость, которую можно ввести шприцом. Это компромисс между свойствами PRP и PRF.
Плазмолифтинг — зарегистрированная российская торговая марка, разработанная Р. Р. Ахмеровым и Р. Ф. Зарудием. По сути — конкретный PRP-протокол со своими пробирками и параметрами центрифугирования. Часто используется на постсоветском пространстве как синоним всей PRP-терапии, хотя это лишь один из множества брендов.
Выбирая PRF ради более плавного и длительного высвобождения факторов роста, вы неизбежно жертвуете возможностью точно контролировать концентрацию тромбоцитов. Выбирая PRP ради управляемости и изученности — получаете более «одномоментный» выброс активных веществ. Идеального варианта нет. Есть задача и протокол, подходящий именно под неё.
Кому подходит плазмотерапия и при каких проблемах кожи она наиболее эффективна
Спектр показаний широк, но не безграничен. Плазмотерапия лица и тела работает при атрофических рубцах постакне (те самые «ямки» после прыщей), при гипертрофических и посттравматических рубцах, при стриях (растяжках), при возрастной потере объёма и снижении тургора кожи.
Ключевой вопрос — не «работает ли PRP вообще», а «работает ли PRP при вашей конкретной проблеме». Для поверхностных rolling-рубцов — да, с высокой вероятностью. Для глубоких ice-pick дефектов в монорежиме — практически нет. Для восполнения выраженного объёма скул — тоже нет: здесь нужны другие инструменты. Подробнее об этом — дальше.
От коллагеновых инъекций до PRP: как менялись методы лечения рубцов и контурной пластики за последние 20 лет
Чтобы понять, почему PRP-терапия заняла своё место, полезно оглянуться назад. Косметология не жила в вакууме — каждая новая технология появлялась как ответ на ограничения предыдущей.
Какие методы лечения рубцов использовались раньше и почему их оказалось недостаточно
В 1990-х и начале 2000-х основным оружием против рубцов была механическая дермабразия — по сути, «шлифовка» кожи вращающимся абразивным диском. Глубокие химические пилинги трихлоруксусной кислотой (ТСА) работали по тому же принципу: контролируемое разрушение верхних слоёв кожи ради последующей регенерации.
Результаты бывали впечатляющими. Но цена — буквальная и медицинская — высока. Реабилитация занимала недели. Риск поствоспалительной гиперпигментации, особенно у пациенток со смуглой кожей, достигал 20–30 %. А главное — эти методы не умели работать прицельно. Нельзя было «отшлифовать» один рубец, не повредив окружающую здоровую кожу.
Нефракционные лазеры первого поколения — шаг вперёд, но с теми же ограничениями. Сплошное тепловое повреждение большой площади, длительная эритема, риск рубцевания от самой процедуры. Парадокс: лечение рубцов иногда создавало новые рубцы.
Почему инъекции бычьего коллагена и жидкий силикон оказались тупиковыми технологиями
В сфере контурной пластики история не менее драматичная. Бычий коллаген (Zyderm, Zyplast) — один из первых инъекционных филлеров — требовал обязательного аллерготеста за 4 недели до процедуры. И даже после теста 3–5 % пациенток давали аллергическую реакцию. Результат держался 2–4 месяца. Предсказуемость — низкая.
Жидкий силикон казался решением: не рассасывается, «вечный» эффект. На практике силикон мигрировал в тканях, вызывал хроническое воспаление и гранулёмы — плотные болезненные узелки, которые приходилось удалять хирургически. К 2000-м годам FDA фактически запретила инъекционный силикон для эстетических целей.
Оба материала уступили место гиалуроновым филлерам (Juvederm, Restylane) — более безопасным и предсказуемым. Но даже гиалуроновая кислота — чужеродный для организма материал. Пусть и хорошо переносимый, но синтетический. А запрос на «абсолютную натуральность» — на материал из собственного тела — оставался неудовлетворённым.
Как PRP-терапия решила проблемы, с которыми не справились предыдущие поколения процедур
PRP устранила сразу три фундаментальных недостатка предшественников. Аутологичность свела к нулю риск аллергии и отторжения — невозможно иметь аллергию на собственную кровь. Инъекционное введение позволило работать точечно — конкретный рубец, конкретная складка, конкретная зона потери объёма. А курсовой протокол обеспечил кумулятивный эффект: каждый сеанс наслаивается на предыдущий, постепенно ремоделируя ткань.
Обратная сторона этого «идеального» профиля безопасности — скромность и постепенность результата. PRP не даёт «вау-эффекта» после первой процедуры. Не заполняет глубокую складку за одну инъекцию. Не превращает рубец в гладкую кожу за месяц. Это марафон, а не спринт. И готовность к этому марафону — первое, что нужно оценить перед записью.
Как именно плазмотерапия лечит рубцы — и при каких типах шрамов она реально помогает
Рубец — это не просто «след». Это ткань с принципиально иной архитектурой. В нормальной коже коллагеновые волокна переплетены в «корзиночную» структуру — прочную и эластичную. В рубце волокна лежат параллельно, как доски забора. Сосудов мало. Придатков кожи (волосяных фолликулов, сальных желёз) нет вообще. Рубец — это заплатка, сделанная наспех.
PRP перезапускает в этой «заплатке» каскад заживления: воспаление → пролиферация → ремоделирование. Факторы роста кожи из тромбоцитов привлекают фибробласты, те начинают синтезировать новый коллаген, параллельно формируются новые сосуды. Постепенно «доски забора» замещаются более организованной структурой. Не идеальной — но заметно лучшей.
Но «заметно лучше» — понятие относительное. И здесь всё зависит от типа рубца.
Как PRP работает при атрофических рубцах постакне — ice-pick, boxcar и rolling
Атрофические рубцы постакне — самый частый запрос. Их три подтипа, и PRP работает с каждым по-разному.
Rolling-рубцы — пологие, широкие вдавления. Под ними — фиброзные тяжи, которые «притягивают» кожу вниз. PRP в комбинации с субцизией (подсечение этих тяжей иглой) даёт один из лучших результатов. Тяжи разрушены, в образовавшееся пространство введена плазма с факторами роста — ткань заполняется новым коллагеном. Метаанализ Defined et al., опубликованный в Journal of Cosmetic Dermatology в 2019 году (14 рандомизированных исследований, 540 пациентов), подтвердил статистически значимое улучшение именно при этом типе рубцов.
Boxcar-рубцы — чётко очерченные вдавления с вертикальными стенками. Инъекции PRP в дно дефекта стимулируют «поднятие» ткани за счёт неоколлагеногенеза. Результат — сглаживание краёв и уменьшение глубины. Работает хорошо, но при глубоких boxcar-дефектах (более 1 мм) одной PRP недостаточно.
Ice-pick рубцы — узкие, глубокие «проколы», уходящие до гиподермы. Самый сложный тип. PRP в монорежиме здесь практически бессильна: слишком узкий канал, слишком глубокое повреждение. Эффективность появляется только в комбинации — после пунчевой эксцизии (хирургического удаления рубца микроскальпелем) или TCA-кросс (нанесения концентрированной ТСА-кислоты на дно каждого рубца).
Совет эксперта косметологического центра Вирсавия: «Прежде чем записываться на плазмотерапию от постакне, попросите врача определить тип ваших рубцов — rolling, boxcar или ice-pick. Если вам говорят просто «рубцы постакне» и предлагают курс PRP без уточнения типа и без обсуждения комбинированного подхода, — ищите другого специалиста. Тип рубца определяет всю стратегию лечения.»
Помогает ли плазмотерапия при гипертрофических и келоидных рубцах
Гипертрофические рубцы — выпуклые, плотные, но не выходящие за границы раны. PRP может помочь: факторы роста способствуют ремоделированию дезорганизованного коллагена, размягчению ткани. Несколько исследований (в частности, работа Saad Sami Ahmed et al., Journal of Cutaneous and Aesthetic Surgery, 2014) показали уменьшение плотности и улучшение текстуры гипертрофических рубцов после курса PRP.
Келоидные рубцы — другая история. Они разрастаются за пределы первоначальной раны, зудят, болят. Это не просто «лишний коллаген», а аномальная тканевая реакция с генетической предрасположенностью. PRP при истинных келоидах — не самостоятельный метод. Она может применяться после хирургического иссечения келоида или параллельно с инъекциями кортикостероидов, но сама по себе на келоид не подействует.
Компромисс здесь прозрачен: выбирая «мягкий» метод PRP ради минимальной инвазивности, вы жертвуете эффективностью при тяжёлых формах рубцевания. И это нормально — у каждого инструмента свои границы.
Можно ли убрать растяжки (стрии) и послеоперационные шрамы с помощью PRP
Стрии — это разрывы дермального слоя. Красные (незрелые) стрии, которым менее 6–12 месяцев, отзываются на PRP лучше всего: в них ещё сохраняется васкуляризация, клеточная активность, потенциал для регенерации кожи. Курс PRP может улучшить текстуру, цвет и ширину красных стрий.
Белые (зрелые) стрии — это уже «рубец внутри дермы». Сосудов почти нет, клеточная активность минимальна. PRP в монорежиме здесь даёт слабый результат. Нужна комбинация: фракционный лазер (для создания контролируемого повреждения) + PRP (для ускорения регенеративного ответа).
Послеоперационные рубцы — территория, где PRP работает как «ускоритель заживления». Инъекции в свежий рубец (начиная с 2–3 недель после снятия швов) могут уменьшить итоговую ширину и плотность шрама. Но застарелый послеоперационный рубец — это уже зрелая ткань, и здесь эффективность PRP ограничена теми же факторами, что при зрелых стриях.
Что такое контурная пластика плазмогелем и чем она отличается от обычных филлеров
Если PRP-терапия рубцов — это про «починить», то контурная пластика плазмогелем — это про «добавить объём». И здесь начинается самая спорная часть истории.
Как получают плазмогель из крови и что с ним происходит после введения
Плазмогель (плазмофиллер) — это не просто PRP. После стандартного центрифугирования плазму нагревают в термостате или на водяной бане до 60–100 °C. Белки частично денатурируют, фибриноген превращается в плотную фибриновую матрицу, и жидкая плазма становится гелем. Этот гель набирают в шприц и вводят под кожу — как обычный филлер.
После введения плазмогель создаёт объём. Организм постепенно его резорбирует (рассасывает) за 3–6 месяцев. Параллельно — в теории — фибриновый каркас стимулирует локальный синтез коллагена.
Здесь нужна честность. Термическая обработка — это палка о двух концах. Нагрев превращает плазму в гель (а без этого она не «держит» объём). Но тот же нагрев денатурирует часть белков, включая факторы роста. Какая именно часть сохраняет активность — вопрос, на который наука пока не дала однозначного ответа. Доказательная база по плазмогелю как филлеру значительно слабее, чем по PRP для лечения рубцов.
Какие зоны лица и тела можно корректировать плазмогелем
Плазмогелем работают с носогубными складками, «марионеточными» линиями, скуловой зоной, височными впадинами, подбородком и тыльной стороной кистей. То есть с зонами, где возрастная потеря объёма наиболее заметна после 35–40 лет.
Техники введения — те же, что для обычных филлеров: болюсная (точечная), линейная, веерная. Используют канюли 22G–25G для снижения риска гематом. Ощущения при введении — сопоставимые с филлерами ГК, анестезия аппликационная (крем с лидокаином).
Плазмогель или филлер на основе гиалуроновой кислоты — что выбрать и когда
Вот здесь — самый яркий инженерный компромисс всей темы.
Выбирая плазмогель ради полной аутологичности и нулевого риска аллергии, вы неизбежно жертвуете стойкостью (3–6 месяцев против 6–18 месяцев у ГК-филлеров), предсказуемостью объёма (реология плазмогеля менее стабильна) и доказательной базой.
Выбирая филлер ГК ради мгновенного выраженного результата и долгого эффекта, вы принимаете минимальный, но ненулевой риск аллергической реакции, возможность миграции препарата и невозможность «полностью натурального» материала.
Практический ответ: если у вас аллергический анамнез, аутоиммунная настороженность, принципиальная позиция по натуральности материалов и вы готовы к более частому повторению процедур — плазмогель имеет смысл. Если приоритет — стойкий, предсказуемый объём «здесь и сейчас» — филлер ГК будет объективно эффективнее.
Третий вариант, о котором говорят реже, — комбинация. Плазмогель как «подложка» для стимуляции коллагена, а ГК-филлер — как основной наполнитель для объёма. Ряд практиков используют эту схему, хотя стандартизированных протоколов пока нет.
Как проходит процедура плазмотерапии от первой консультации до финального результата
Весь цикл — от первого визита до стабильного результата — растягивается на 2–6 месяцев. Один сеанс длится 40–60 минут. Но подготовка и постпроцедурный уход — не менее важны, чем сама инъекция.
Какие анализы нужно сдать перед плазмотерапией и как подготовиться к процедуре
Минимальный набор: общий анализ крови с тромбоцитами (критично — врач должен знать исходную концентрацию тромбоцитов), коагулограмма (оценка свёртываемости), анализы на ВИЧ, гепатиты B и C, сифилис. Это не формальность — при тромбоцитопении (низком уровне тромбоцитов) PRP будет неэффективна, а при нарушениях свёртываемости — небезопасна.
За 3–5 дней до процедуры — отмена НПВС (ибупрофен, аспирин). Эти препараты подавляют функцию тромбоцитов. Если вы принимаете антикоагулянты (варфарин, ксарелто), отмена — только по согласованию с лечащим врачом. За 3 дня — исключить алкоголь. В день процедуры — лёгкий белковый завтрак и не менее 500 мл воды: обезвоживание реально ухудшает качество плазмы.
Что происходит во время сеанса — забор крови, центрифугирование, введение
Врач берёт из вены 10–60 мл крови (объём зависит от протокола и площади обработки) в специализированные пробирки. Пробирки — не обычные «лабораторные». Для PRP — с антикоагулянтом (цитрат натрия или ACD-A) и часто с гелевым сепаратором. Для PRF — без антикоагулянта. Для плазмогеля — с антикоагулянтом, плюс последующий нагрев.
Пробирки помещают в медицинскую центрифугу. Время и скорость вращения — критически важные параметры, и именно здесь скрывается главный «секрет» различий между клиниками. 5 минут при 1 500 об./мин дадут один продукт. 15 минут при 3 500 об./мин — совсем другой. Сертифицированные PRP-системы (RegenLab, Arthrex ACP, Eclipse PRP, Plasmolifting) задают эти параметры жёстко, что обеспечивает воспроизводимость.
После центрифугирования врач набирает аутологичную плазму в шприц, наносит аппликационный анестетик на целевую зону (крем с лидокаином и прилокаином, экспозиция 15–30 минут) и выполняет серию инъекций. Техники различаются в зависимости от задачи: папульная (множество мелких «папул» внутрикожно) — для лечения рубцов и биоревитализации; линейная и веерная — для контурной пластики и работы с глубокими складками.
Что делать после процедуры и когда ожидать видимый результат
Первые 1–3 дня — покраснение, отёчность, точечные гематомы в местах уколов. Это нормально и ожидаемо. Нельзя: баня, сауна, бассейн, декоративная косметика на зону обработки (12–24 часа), интенсивные физические нагрузки, прямое солнце — всё это в течение 72 часов.
А вот с результатом — терпение. Первые улучшения текстуры кожи вы можете заметить через 2–3 недели после первого сеанса. Но реальный, стабильный эффект — разглаживание рубцов, уплотнение кожи, улучшение тургора — формируется к середине курса (после 3-го сеанса) и продолжает нарастать ещё 2–3 месяца после завершения.
Стандартный курс: 3–6 процедур с интервалом 2–4 недели. Поддерживающие сеансы — 1–2 раза в год.
Совет эксперта косметологического центра Вирсавия: «Сфотографируйте зону обработки при одинаковом освещении до первой процедуры и через 4 недели после каждого сеанса. Наш мозг привыкает к постепенным изменениям и «не видит» улучшений. Фото — объективный инструмент. Без них вы рискуете недооценить реальный прогресс и бросить курс раньше, чем он даст полный результат.»
PRP в одиночку или в команде — когда плазмотерапию нужно комбинировать с другими процедурами
Вот аналогия, которая, возможно, прояснит суть. Представьте, что вы затеяли ремонт в квартире. PRP — это высококлассная бригада отделочников. Но если стены кривые (читай: фиброзные тяжи не рассечены), если нет электрики (нет контролируемого повреждения, запускающего мощную регенерацию), — отделочники будут работать вполсилы. Им нужна подготовленная «площадка».
Научные данные и клиническая практика сходятся: PRP даёт максимум не в монорежиме, а в связке с процедурами, создающими контролируемое повреждение.
Как работает связка «микронидлинг + PRP» и почему её называют Vampire Facial
Дермапен создаёт тысячи микроканалов глубиной 0,5–2,5 мм. Через эти каналы PRP проникает непосредственно в дерму — туда, где находятся фибробласты. Двойной эффект: контролируемая травма (запуск регенерации) + целевая доставка факторов роста (усиление этой регенерации).
Split-face исследование Ibrahim et al. (2017) — один из самых цитируемых источников — показало: сторона лица, обработанная микронидлингом + PRP, улучшилась на 62,2 % по шкале Goodman & Baron, тогда как сторона с микронидлингом без плазмы — на 45,6 %. Разница — около 17 процентных пунктов. Статистически значимая.
Именно эту комбинацию Ким Кардашьян популяризировала в 2013 году под названием Vampire Facial, опубликовав фото с лицом, покрытым кровью, в Instagram. Маркетинговый эффект был оглушительным. Научный — подтвердился позже.
Основной компромисс: комбинация микронидлинг + PRP болезненнее, период реабилитации длиннее (до 5–7 дней покраснения), стоимость выше. Но и результат — ощутимо лучше.
Зачем сочетать PRP с фракционным лазером и что это даёт для рубцов
Фракционный CO₂- или эрбиевый лазер создаёт микрозоны термического повреждения в коже. Каждая зона — «точка», вокруг которой запускается мощный коллагеновый ответ. PRP, нанесённая или введённая сразу после лазера, делает две вещи: ускоряет заживление (реабилитация сокращается на 30–40 %, меньше эритемы и гиперпигментации) и усиливает итоговое ремоделирование.
Систематический обзор Merchán et al. (2020) подтвердил: PRP после фракционного лазера статистически значимо ускоряет реэпителизацию. Для пациенток это означает конкретное преимущество: можно вернуться к обычной жизни быстрее.
Обратная сторона: добавление PRP к лазерной процедуре увеличивает её стоимость на 30–50 %, а сама комбинация требует высокой квалификации врача (нужно правильно подобрать параметры лазера и протокол PRP). Не каждая клиника это может.
Что такое субцизия с PRP и при каких рубцах эта комбинация незаменима
Субцизия — подсечение фиброзных тяжей под рубцом специальной иглой (обычно Nokor needle). Тяжи — это «якоря», которые притягивают кожу вниз и формируют вдавление. Рассечение тяжей освобождает кожу, а PRP, введённая в образовавшееся подкожное пространство, заполняет его факторами роста и запускает синтез нового коллагена.
Для rolling-рубцов и глубоких boxcar-дефектов эта связка считается «золотым стандартом» среди практиков. Без субцизии PRP «не достаёт» до структурной причины вдавления. Без PRP — после субцизии пространство заполняется обычной рубцовой тканью, и рецидив вероятен.
Взгляд с другой стороны: самый сильный аргумент против плазмотерапии — отсутствие единого стандарта
Это — слон в комнате, о котором не любят говорить ни клиники, ни производители PRP-систем. И именно об этом вам нужно знать прежде всего.
Почему разные клиники получают разный PRP — и как это влияет на результат
«PRP» — это не один продукт. Это целое семейство продуктов, объединённых общим принципом, но радикально различающихся по исполнению.
Разные центрифуги, разные обороты, разное время вращения, разные пробирки — на выходе концентрация тромбоцитов может варьироваться от 2× до 8× по сравнению с цельной кровью. Большинство авторов считают минимально эффективным порогом 1 × 10⁶ тромбоцитов на микролитр. Но далеко не все системы его достигают.
Исследование, опубликованное в Journal of Cosmetic Dermatology в 2020 году, проанализировало 33 коммерческие PRP-системы. Только 5 из них стабильно обеспечивали концентрацию тромбоцитов выше этого порога. Остальные — выдавали продукт, который по активности мало отличался от обычной плазмы крови.
Добавьте сюда разницу между LP-PRP (бедной лейкоцитами) и LR-PRP (богатой лейкоцитами) — лейкоциты участвуют в иммунном ответе, но могут провоцировать избыточное воспаление. Для рубцов одна формула может быть лучше, для биоревитализации — другая. Международная классификация PAW (Platelet count, Activation method, White blood cell content) — попытка систематизировать этот хаос, но общепринятым стандартом она пока не стала.
Означает ли это, что плазмотерапия — пустая трата денег
Нет. Это означает, что результат зависит не от технологии как таковой, а от качества её исполнения.
Метаанализы, основанные на данных клиник с валидированными протоколами и сертифицированными системами (RegenLab, Arthrex ACP, Eclipse PRP), стабильно демонстрируют статистически значимое улучшение рубцов и текстуры кожи. Проблема не в PRP — проблема в «PRP», сделанной на несертифицированном оборудовании с неизвестной концентрацией тромбоцитов.
Для вас как пациентки это переводит вопрос из плоскости «работает ли PRP» в плоскость «как найти клинику, где PRP делают правильно». И ответ на этот вопрос — ниже.
Кому нельзя делать плазмотерапию — полный список противопоказаний и возможных побочных эффектов
«Собственная кровь — значит, безопасно на 100 %» — опасное заблуждение. Аутологичность снимает риск аллергии на препарат, но не отменяет другие ограничения.
Абсолютные противопоказания: онкологические заболевания (любой локализации, в любой стадии), болезни крови (тромбоцитопения, коагулопатии), хронические гепатиты B и C, ВИЧ-инфекция, аутоиммунные заболевания в стадии обострения, беременность и период лактации.
Относительные противопоказания: приём антикоагулянтов и НПВС (временная отмена после консультации с врачом), острые инфекции с лихорадкой, обострения хронических кожных заболеваний (псориаз, экзема) непосредственно в зоне введения.
Какие побочные эффекты возникают чаще всего и насколько они серьёзны
Самые частые — точечные гематомы, покраснение и умеренная отёчность. Проходят за 1–3 дня. Не требуют лечения. Это не осложнения — это ожидаемая реакция на инъекционную процедуру.
Серьёзные осложнения — инфицирование, формирование гранулёмы — крайне редки. И, как правило, связаны не с PRP как таковой, а с нарушением правил асептики, использованием несертифицированных наборов или проведением процедуры в условиях, не соответствующих санитарным нормам (СанПиН 2.1.3.2630-10 для РФ).
Биологические отходы после процедуры (использованные пробирки, иглы, остатки крови) относятся к классу Б и требуют специальной утилизации. Если клиника не соблюдает этот протокол — это маркер общего отношения к безопасности.
Можно ли делать плазмотерапию при сахарном диабете, приёме гормонов или после курса антибиотиков
Компенсированный сахарный диабет — не абсолютное противопоказание. Но нужна особая осторожность: нарушения микроциркуляции и замедленное заживление увеличивают период реабилитации. Решение — всегда за врачом, после оценки уровня гликированного гемоглобина и общего состояния.
Гормональная терапия (заместительная гормонотерапия, оральные контрацептивы) в большинстве случаев не препятствует процедуре. Но уточните у врача — некоторые гормональные препараты влияют на свёртываемость.
После курса антибиотиков — 2–4 недели паузы. Антибиотики могут подавлять клеточную активность и влиять на качество тромбоцитарной плазмы.
Сколько стоит курс плазмотерапии и от чего зависит цена
Прозрачность в вопросе стоимости — один из маркеров порядочности клиники. Разброс цен на рынке — значительный, и за ним стоят конкретные причины.
Одна процедура PRP-терапии в России стоит от 4 000 до 25 000 рублей. Нижняя граница — как правило, Plasmolifting с одной пробиркой на небольшую зону. Верхняя — RegenLab или Eclipse PRP на несколько зон. Полный курс из 3–6 сеансов — от 12 000 до 150 000 рублей. Комбинированные протоколы (PRP + микронидлинг, PRP + лазер) дороже на 30–50 %.
На цену влияют: бренд PRP-системы (расходные материалы RegenLab стоят клинике дороже, чем Plasmolifting), количество пробирок за сеанс (одна или несколько), зона обработки (лицо, шея, декольте, кисти), квалификация врача и регион.
Сколько процедур нужно и как часто придётся повторять курс
Стандарт — 3–6 процедур с интервалом 2–4 недели. Для поддержания результата — 1–2 сеанса каждые 6–12 месяцев. При контурной пластике плазмогелем повторные инъекции нужны каждые 3–6 месяцев, что делает годовые расходы сопоставимыми с филлерами ГК (а иногда и выше — учитывая меньшую стойкость плазмогеля).
Выгоднее ли плазмотерапия по сравнению с филлерами и лазерной шлифовкой в долгосрочной перспективе
Если сравнивать по стоимости за год поддержания результата, одна инъекция филлера ГК (12 000–35 000 руб.) с эффектом 6–18 месяцев может оказаться экономичнее, чем 4–6 сеансов PRP с поддерживающими процедурами.
Но прямое сравнение некорректно, когда речь идёт о рубцах. PRP решает задачу регенерации ткани, а не просто заполнения дефекта. Филлер «маскирует» рубец. PRP — меняет его структуру. Это разные инвестиции. В комбинации с лазером PRP может снизить общее количество необходимых лазерных сеансов (каждый из которых стоит 8 000–30 000 руб.), компенсируя часть затрат.
Совет эксперта косметологического центра Вирсавия: «Не считайте стоимость одной процедуры — считайте стоимость результата. Четыре сеанса PRP + микронидлинг за 40 000–60 000 рублей, дающие стойкое улучшение рубцов на 1–2 года, — это одна экономика. Десять сеансов моно-PRP за те же деньги, но без заметного эффекта на глубоких ice-pick рубцах, — совсем другая. Всё решает правильно подобранный протокол, а не количество процедур.»
Как выбрать клинику и врача для плазмотерапии, чтобы получить реальный результат
Три критических фактора. Не два и не пять — три.
Первый: медицинская лицензия клиники по профилю «косметология» или «дерматовенерология». Плазмотерапия — медицинская процедура. Салон красоты без медицинской лицензии не имеет права её выполнять. Проверяйте лицензию на сайте Росздравнадзора.
Второй: сертифицированная PRP-система с регистрационным удостоверением Росздравнадзора. Спрашивайте прямо: «Какую систему вы используете? Есть ли на неё регистрационное удостоверение?» Если вам не могут ответить или отвечают уклончиво — это красный флаг.
Третий: квалификация врача. Медицинское образование — обязательно. Специализация «дерматовенерология» или «пластическая хирургия». Подтверждённый опыт работы с PRP-протоколами. Косметик-эстетист без медицинского диплома не имеет права выполнять инъекционные процедуры.
Какие PRP-системы считаются наиболее надёжными и чем они различаются
RegenLab (Швейцария) — CE-маркировка, более 200 научных публикаций, одна из самых изученных систем в мире. Стабильно высокая концентрация тромбоцитов. Стоимость расходных материалов — выше среднего.
Arthrex ACP (США) — система с двойным шприцом, изначально разработана для ортопедии. Высокая воспроизводимость результатов. Минимальное содержание лейкоцитов (LP-PRP).
Eclipse PRP (США) — стабильно высокая концентрация тромбоцитов, хорошая доказательная база.
Plasmolifting (Россия) — наиболее распространена на постсоветском пространстве, регистрация Росздравнадзора. Доступная стоимость расходных материалов. Минус — меньший объём международных исследований по сравнению с RegenLab.
Южнокорейские системы (Dr. PRP, Ycellbio) — экономичные, активно используются в азиатских клиниках. Доказательная база — умеренная.
Ключевое различие — не в бренде как таковом, а в конечной концентрации тромбоцитов и воспроизводимости результатов от пробирки к пробирке.
Какие вопросы задать врачу на первой консультации, чтобы оценить его компетентность
Задайте пять конкретных вопросов. Какую PRP-систему вы используете и есть ли на неё регистрационное удостоверение? Какой протокол центрифугирования вы применяете — обороты, время, одно- или двухэтапное? Какую концентрацию тромбоцитов обеспечивает ваша система? Какой конкретный тип моих рубцов вы диагностируете? Какой комбинированный протокол вы рекомендуете и почему?
Врач, который отвечает уверенно, с деталями, называет конкретные цифры и объясняет логику выбора, — заслуживает доверия. Врач, который говорит общими фразами про «омоложение и регенерацию» и не может назвать тип ваших рубцов, — не заслуживает.
Плазмотерапия рубцов и контурная пластика плазмогелем — итоговая сравнительная таблица с альтернативами
Ни одна процедура не существует в вакууме. PRP — один инструмент в арсенале. Чтобы принять взвешенное решение, нужно видеть всю картину.
PRP-терапия для рубцов — аутологичный материал, курсовой эффект через неоколлагеногенез, минимальная реабилитация (1–3 дня), стоимость курса 12 000–90 000 руб., стойкость эффекта 12–18 месяцев с поддержкой. Главный компромисс: постепенность результата, неэффективность при глубоких ice-pick рубцах в монорежиме.
Контурная пластика плазмогелем — аутологичный филлер, нулевой риск аллергии, стойкость 3–6 месяцев, стоимость сеанса 5 000–15 000 руб. Компромисс: значительно менее стойкий и предсказуемый, чем филлеры ГК; слабая доказательная база.
Филлеры ГК (Juvederm, Restylane) — мгновенный объём, стойкость 6–18 месяцев, широкая доказательная база, возможность растворения гиалуронидазой при неудачном результате. Компромисс: синтетический материал, минимальный риск аллергии, возможность миграции.
Коллагеновые стимуляторы (Sculptra на основе поли-L-молочной кислоты, Radiesse на основе гидроксиапатита кальция) — пролонгированная стимуляция коллагена, эффект нарастает 2–6 месяцев, стойкость до 2 лет. Компромисс: неаутологичный материал, невозможно растворить, требуется точная техника введения.
Фракционный CO₂-лазер — мощный инструмент для рубцов, работает через тепловое повреждение, одна процедура может дать заметный результат. Компромисс: длительная реабилитация (7–14 дней), высокий риск гиперпигментации у смуглых пациенток, стоимость 8 000–30 000 руб. за сеанс.
Микронидлинг (дермапен) — контролируемое механическое повреждение, запуск коллагенового ответа, реабилитация 3–5 дней. Компромисс: без PRP эффективность ниже, курс 4–6 процедур.
Липофилинг (аутологичная жировая трансплантация) — аутологичный материал, более стойкий объём (часть пересаженного жира приживается навсегда). Компромисс: хирургическая процедура, необходимость забора жира (липосакция), непредсказуемый процент приживления (30–70 %), длительная реабилитация.
Для каких задач PRP — лучший выбор, а для каких стоит предпочесть альтернативу
PRP — оптимальна, когда вам важна натуральность и аутологичность, когда вы лечите атрофические рубцы курсово и готовы к постепенному результату. PRP + микронидлинг или PRP + субцизия — для rolling и boxcar рубцов постакне. PRP + лазер — для обширных зон рубцевания с запросом на быструю реабилитацию.
Филлеры ГК — для мгновенного объёма. Фракционный лазер — для обширных поверхностных повреждений. Липофилинг — для выраженной потери объёма с одновременной и долгосрочной коррекцией. Коллагеновые стимуляторы — для тех, кто хочет длительный эффект без частых визитов, но готов принять неаутологичный материал.
Идеальная стратегия — не «или/или», а комбинированный протокол, подобранный врачом под ваш тип рубца, вашу кожу, ваш бюджет и ваши ожидания.
Частые вопросы о плазмотерапии, которые пациентки стесняются задать врачу
Есть вопросы, которые задают на форумах и в личных сообщениях, но реже — на очной консультации. Давайте закроем и их.
Может ли PRP спровоцировать рост опухоли, если есть предрасположенность к онкологии
Теоретический риск существует: факторы роста кожи из тромбоцитов стимулируют клеточное деление. Если в зоне введения уже присутствуют опухолевые клетки, PRP теоретически может ускорить их рост. Именно поэтому онкологические заболевания — абсолютное противопоказание. Без исключений.
При этом нет ни одного задокументированного клинического случая, когда PRP-инъекция в кожу спровоцировала развитие новообразования у пациентки без имеющейся онкопатологии. Но «нет задокументированных случаев» — не то же самое, что «невозможно». Запас осторожности здесь оправдан.
Почему после первой процедуры нет видимого результата — значит ли это, что PRP не работает
Нет. Неоколлагеногенез запускается в течение 2–4 недель после инъекции и достигает пика через 2–3 месяца. Одна процедура создаёт «фундамент». Видимые изменения — после 2–3 сеансов, когда кумулятивный эффект становится достаточным для клинически заметного ремоделирования.
Аналогия: одна тренировка в спортзале не даёт видимого рельефа. Но мышечные волокна начали перестраиваться уже после первого занятия. Результат — через 8–12 недель регулярных тренировок. С PRP — та же логика.
Влияет ли возраст, образ жизни и питание на эффективность плазмотерапии
Да, и значительно. Качество PRP — это качество вашей крови.
Курение снижает концентрацию и активность тромбоцитов. Исследования показывают, что у курящих пациентов регенеративный потенциал тромбоцитарной плазмы ниже, чем у некурящих. Хронический дефицит железа и белка ухудшает состав крови — и, соответственно, PRP. Обезвоживание в день процедуры снижает объём и качество полученной плазмы.
После 50 лет естественное снижение числа и активности тромбоцитов делает PRP менее эффективной в монорежиме. Это не отменяет процедуру — но смещает акцент в сторону комбинированных протоколов (PRP + лазер, PRP + микронидлинг) и предварительной коррекции дефицитов (железо, белок, витамин D).
Можно ли делать плазмотерапию во время менструации и влияет ли цикл на результат
Менструация — не противопоказание. Но в первые дни цикла болевой порог снижается, а склонность к отёкам и гематомам возрастает из-за гормональных колебаний. Большинство врачей-косметологов рекомендуют планировать сеанс на 7–14-й день цикла (фолликулярная фаза после менструации), когда уровень эстрогенов растёт, болевая чувствительность минимальна, а регенеративные процессы наиболее активны.
Что говорит доказательная медицина — какие исследования подтверждают эффективность PRP для кожи
Наука — не вопрос веры. Она работает через воспроизводимые данные. Вот что мы знаем на сегодня.
По состоянию на 2024 год опубликовано более 80 рандомизированных контролируемых исследований и не менее 12 систематических обзоров, посвящённых PRP в дерматологии и эстетической медицине. Совокупный вердикт: статистически значимое улучшение атрофических рубцов постакне, ускорение заживления после лазерных процедур, умеренное улучшение тургора кожи. Уровень доказательности — «умеренный» (не «высокий» и не «низкий»).
Какие конкретные исследования стоит знать пациентке — и что они реально доказали
Метаанализ Defined et al. (2019, Journal of Cosmetic Dermatology, 14 РКИ, 540 пациентов) — один из самых масштабных. Результат: PRP статистически значимо уменьшает глубину рубцов постакне по сравнению с контрольной группой. Средний прирост по шкале Goodman & Baron — 1,5–2 балла за курс.
Split-face исследование Ibrahim et al. (2017) — уже упоминавшееся: 62,2 % улучшение с PRP + микронидлинг против 45,6 % с микронидлингом без PRP. Сильная методология (каждый пациент — свой собственный контроль, правая и левая половины лица).
Систематический обзор Merchán et al. (2020) — подтвердил ускорение реэпителизации после фракционного лазера при использовании PRP.
Все авторы делают одну и ту же оговорку: гетерогенность протоколов (разные системы, разные концентрации, разные техники введения) затрудняет прямое сравнение исследований.
Какие пробелы остаются в научных данных и о чём исследования пока молчат
Три главных пробела. Первый: нет крупных многоцентровых РКИ с числом участников более 500. Большинство исследований — 20–80 пациентов. Это достаточно для выявления тренда, но недостаточно для категоричных выводов.
Второй: практически отсутствуют долгосрочные наблюдения (более 2 лет после курса). Мы знаем, что PRP работает в горизонте 6–12 месяцев. Что происходит через 3–5 лет — открытый вопрос.
Третий: доказательная база по контурной пластике плазмогелем минимальна. Абсолютное большинство исследований посвящены PRP для рубцов и алопеции. Использование термически обработанного плазмогеля как филлера остаётся зоной с недостаточной научной поддержкой. Это не значит, что плазмогель «не работает». Это значит, что мы пока не знаем достаточно, чтобы утверждать это с уверенностью.
Совет эксперта косметологического центра Вирсавия: «Когда пациентка спрашивает «а есть ли научные доказательства?», я считаю это лучшим вопросом на консультации. Для плазмолифтинга лица при рубцах — доказательная база есть, и она растёт. Для плазмогеля как филлера — пока недостаточна. Мы считаем правильным говорить об этом открыто, а не прятать неопределённость за красивыми словами.»
Пошаговый чек-лист: как подготовиться к первой процедуре плазмотерапии и не пожалеть о решении
Этот раздел — практический. Не теория, не наука. Конкретные действия на каждом этапе.
Что сделать до записи в клинику — домашняя подготовка
Сдайте общий анализ крови с лейкоцитарной формулой и тромбоцитами, коагулограмму и анализы на инфекции (ВИЧ, гепатиты B/C, сифилис) — в любой независимой лаборатории. Это займёт один день и 2 000–4 000 рублей. Результаты на руках — ваш «входной билет» на консультацию.
За 5–7 дней — откажитесь от аспирина, ибупрофена и других НПВС. Они подавляют функцию тромбоцитов и снизят качество PRP. За 3 дня — исключите алкоголь. Составьте список всех принимаемых препаратов и хронических заболеваний — покажете врачу на первичной консультации.
Проверьте лицензию клиники на сайте Росздравнадзора. Уточните, какую PRP-систему используют. Подготовьте те пять вопросов, о которых мы говорили выше.
На что обратить внимание в день процедуры и в первые 72 часа после неё
В день процедуры — белковый завтрак и не менее 500 мл воды. Придите без макияжа на целевой зоне. Процедура займёт 40–60 минут, включая аппликационную анестезию.
После: не трогайте лицо руками 4–6 часов. Не наносите декоративную косметику 12–24 часа. Баня, сауна, бассейн, интенсивные тренировки, прямое солнце — исключены на 72 часа.
И главное: сфотографируйте зону обработки при одинаковом освещении (у окна, днём, без вспышки) до процедуры и через 4 недели после. Повторяйте после каждого сеанса. Это ваш объективный дневник прогресса.
Главное, что нужно запомнить о плазмотерапии — резюме для принятия решения
Плазмотерапия — не волшебная инъекция. Не маркетинговый миф. Это научно обоснованная медицинская технология с подтверждённой эффективностью при атрофических рубцах постакне, с хорошим потенциалом при гипертрофических рубцах и стриях, и с ограниченной (пока) доказательной базой для контурной пластики плазмогелем.
Она работает лучше всего в комбинации с другими процедурами — микронидлингом, фракционным лазером, субцизией. В руках квалифицированного врача. С сертифицированной PRP-системой, обеспечивающей обогащённую тромбоцитами плазму с достаточной концентрацией. При реалистичных ожиданиях: не «чудо после первого укола», а «заметное улучшение через 2–3 месяца курсового лечения».
Четыре условия. Комбинированный протокол. Компетентный врач. Сертифицированная система. Реалистичные ожидания. Когда все четыре сходятся — плазмотерапия оправдывает себя. Когда хотя бы одно выпадает — разочарование практически гарантировано.
Решение — за вами. Но пусть оно будет информированным.
Материал носит информационный характер и не заменяет консультацию врача. Все медицинские процедуры должны выполняться квалифицированным специалистом в лицензированном медицинском учреждении.